2014年に発表された日本リウマチ学会による関節リウマチの診療ガイドラインが2021年に改定され、「関節リウマチ診療ガイドライン2020」として、発刊されました(図1)。このガイドラインの詳細に関しては、2022年10月に発行されたIORRAニュースでも解説されていますので、是非、ご参照ください。ここでは、このIORRAニュースに基づき、現在の日本における関節リウマチの薬物治療について述べていきたいと思います。

2022年10月に発行されたIORRAニュースはこちらから
1. リウマチ治療の原則
このガイドラインでは、まず最初に、以下のAからEを治療の原則として掲げています。

2. 薬物治療の大きな流れ
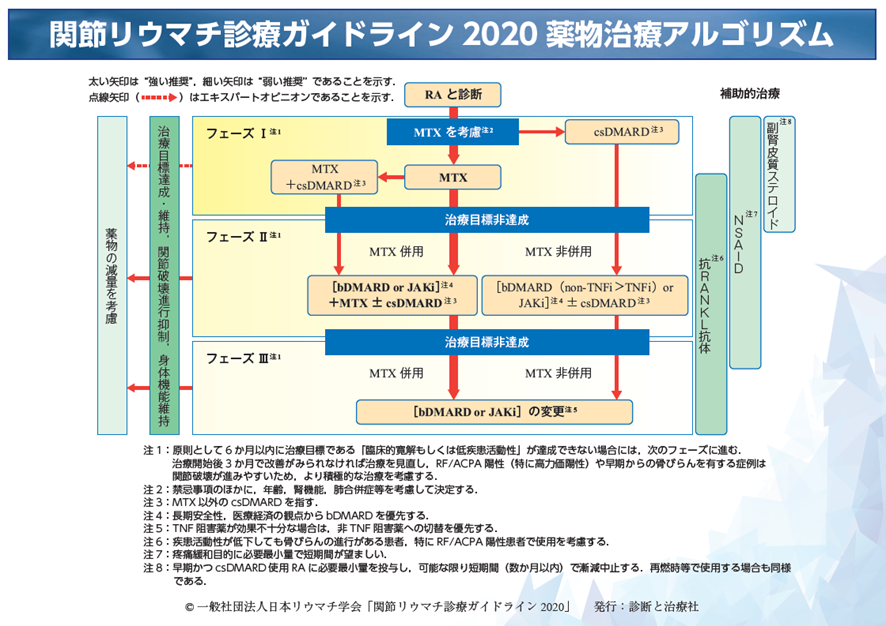
関節リウマチは多くの場合、慢性の経過をたどりますので、その中で治療を段階的に変えていく必要があります。この流れを示したのがアルゴリズムです(図2)。治療は大きく3つのフェーズ(段階)に分けられます。それぞれのフェーズでの治療開始から6カ月以内に治療目標である臨床的寛解もしくは低疾患活動性の達成を目指します。6カ月以内に目標を達成できない場合には、次のフェーズに進みます。
関節リウマチと診断された後、初期治療の段階であるフェーズIでは、基本薬であるメトトレキサート(MTX)をまず検討します。合併症を含む様々な条件を考慮して、MTXを使用するか否かを決定します(図2の注2)。MTXが使用できる場合は、矢印は下に移動し、MTX開始が太い矢印で示されています。これはMTXが「強い推奨」であることを意味します。MTXを使用しない場合は、矢印は右へ移動し、MTX以外の従来型抗リウマチ薬 [リマチル®(一般名ブシラミン)、アザルフィジン®(一般名サラゾスルファピリジン)、プログラフ®(一般名タクロリムス)、ケアラム®(一般名イグラチモド)など]の使用が推奨されています。この治療選択肢は細い矢印で示されていて、「弱い推奨」になっています。
フェーズIで “寛解” や “低疾患活動性” などの治療目標が、治療開始から6カ月以内に達成できない場合は、フェーズIIに進みます。ここでもMTX併用が「強い推奨」であり、MTXが使用可能な場合は、生物学的製剤(註1,2)またはJAK阻害薬(註3)をMTXと併用します。一方、フェーズIにおいて、MTXを使用しないことを選択した場合には、フェーズIにて右へ移動した矢印は、そのままそこから下へ移動し、生物学的製剤またはJAK阻害薬を単独で、あるいはMTX以外の従来型抗リウマチ薬と併用します。MTXを使用しない場合のフェーズII におけ生物学的製剤としては、TNF阻害薬よりも非TNF阻害薬が優先されます。また、MTX併用でも非併用であっても、長期安全性と医療経済の観点から、JAK阻害薬よりも生物学的製剤を優先します(図2の注4)。
フェーズIIでも、“寛解” や “低疾患活動性” などの治療目標が、フェーズIIにおける治療開始から6カ月以内に達成できない場合は、フェーズIIIに進みます。ここでは、フェーズIIにて使用されていた生物学的製剤またはJAK阻害薬を、他の生物学的製剤または他のJAK阻害薬に変更します。フェーズIIでTNF阻害薬(註1)の効果が不十分だった場合には、次の治療薬として他のTNF阻害薬を選択するよりも非TNF阻害薬(註2)へ切り替えることを優先しますが、これは「弱い推奨」です。
関節リウマチの治療を一生続ける必要があるのかとご質問を良く頂きます。図2の左側に示されていますように、寛解または低疾患活動性を維持し、関節破壊が進まないことが確認され、身体機能が改善・維持されている場合は、薬物の減量を考慮します。減量による再燃の可能性もありますので、薬物減量を希望される場合には主治医とよく話し合って「協働的意思決定」を行ってください。
註1:TNF 阻害薬:レミケード ®、エンブレル ®、ヒュミラ ®、シムジア ®、シンポニー ® とその後続品(バイオシミラー)
註2:非 TNF 阻害薬:アクテムラ ®、オレンシア ®、ケブザラ ®
註3:JAK 阻害薬:ゼルヤンツ ®、オルミエント ®、リンヴォック ®、スマイラフ ®、ジセレカ ®
3. 推奨の強さ
ガイドラインには強い推奨と弱い推奨の2種類があります。「強い推奨」は、9割から10割の人がその内容を選択することを意味します。「弱い推奨」は概ね5割以上の人がその内容を選択することを意味します。「弱い推奨」の治療が「強い推奨」の治療よりも必ずしも劣っているとは限りません。「弱い推奨」は、特定の条件下での推奨(条件付き推奨)と言い換えられ、その条件を満たす患者さんではより良い治療選択肢となる場合があります。
4. 補助的な治療
副腎皮質ステロイド(ステロイド)、非ステロイド性消炎鎮痛薬(NSAID)、抗RANKL抗体(プラリア®、一般名デノスマブ)は補助的治療と位置づけられ、図2の右側に示されています。NSAIDは長期使用時の腎機能障害、消化管障害、心血管障害の可能性を考慮し必要最小量を短期間使用します(図2の注7)。ステロイドは、関節リウマチの初期治療で必要最小量を可能な限り短期間投与し、徐々に減量して中止します(図2の注8)。骨粗鬆症の治療薬である抗RANKL抗体は関節リウマチにおける骨びらんの進行抑制目的で使用します。
5. 外科的治療、リハビリテーション
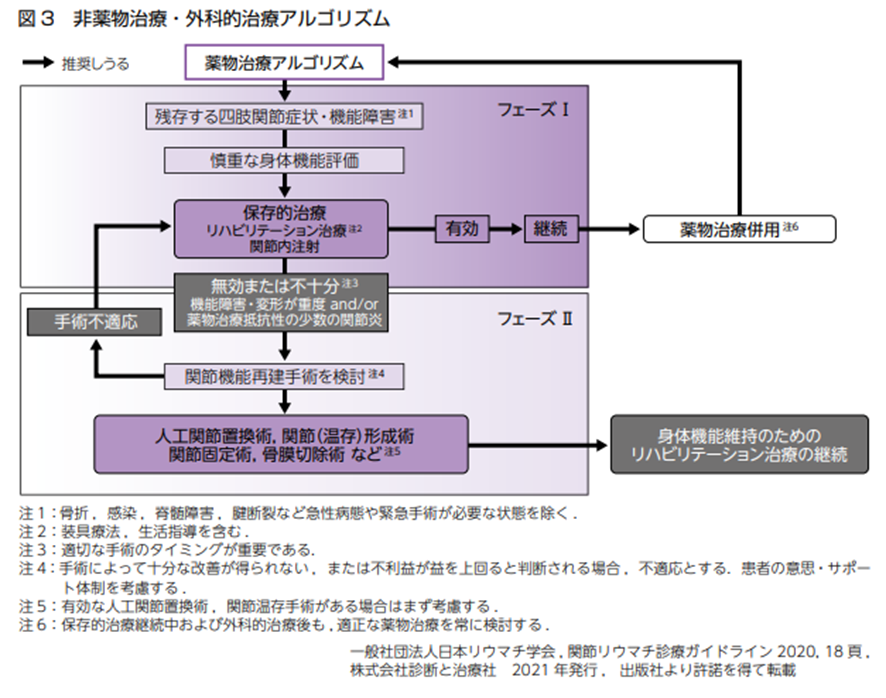
関節リウマチ治療においては、薬物治療を基本としつつ、非薬物治療・外科的治療を適切な時期に検討し、必要に応じて速やかに実行する必要があります。非薬物治療・外科的治療アルゴリズムでは「残存する四肢関節症状・機能障害」に対する全般的な考え方が示されています(図3)。
このアルゴリズムのフェーズIでは画像診断による関節破壊の評価、個々の関節および複数の関節にまたがる関節機能の評価を行ったうえで、リハビリテーション治療や少数の関節に対するステロイドなどによる関節内注射などの保存的治療を行います。保存的治療が無効、または効果不十分な場合にはフェーズIIに進み、関節機能障害や関節変形が重度である場合、薬物治療抵抗性の少数の関節炎が残っている場合には、関節機能再建手術を検討します。手術によっても充分な改善が得られないと予想される場合、または不利益が利益を上回ると判断される場合、十分な説明にもかかわらず患者が手術を選択しない場合、手術前後に患者に対する十分なサポート体制が得られない場合には、手術は行いません。
6. おわりに
診療ガイドラインは一般的な治療方針を示していますが、個々の患者さんに対する専門医の治療を制限するものではありません。診察室では患者さんの状態、合併症、アレルギー、検査結果、過去の治療などを考慮したうえで、診療ガイドラインと異なる治療が選択される場合もあります。「関節リウマチ診療ガイドライン2020」はhttps://minds.jcqhc.or.jp/n/med/4/med0120/G0001272で公開されています。皆さんも関節リウマチ診療ガイドライン2020を読んで、必要時にはご自分の治療に関する協働的意思決定に是非加わってください。
本稿は、針谷正祥先生の記載された2022年10月に発行されたIORRAニュースを元に、改訂を行った。
薬物療法の進歩で手術の頻度は半減しました IORRA NewsNo.43(2022年10月)
参考文献
Drug Treatment Algorithm and Recommendations from the 2020 update of the Japan College of Rheumatology Clinical Practice Guidelines for the Management of Rheumatoid Arthritis-Secondary Publication. Kawahito Y et al. Mod Rheumatol. 2023;33(1):36-45.
Non-Drug and Surgical Treatment Algorithm and Recommendations for the 2020 Update of the Japan College of Rheumatology Clinical Practice Guidelines for the Management of Rheumatoid Arthritis - Secondary Publication. Ito H, et al. Mod Rheumatol. 202;33(1):21-35.
文責 田中榮一
2023年10月11日更新

